Gli eventi avversi di tipo cutaneo rappresentano quelli più frequentemente associati alla terapia con anti-TNF-α. I dati riguardanti incidenza e caratteristiche cliniche di queste complicanze sono tuttora scarsi. Lo studio presentato dimostra un tasso di sviluppo di eventi avversi cutanei anti-TNF-α-indotti del 29%, che ha portato alla sospensione definitiva della terapia nel 9% dei casi. Le forme più frequenti sono risultate le infezioni (14%) e le lesioni psoriasiformi (5%), la maggior parte di queste gestite con sola terapia topica. Molto meno rappresentate le complicanze neoplastiche (0,5%). Sesso femminile e fumo di sigaretta sono risultati fattori di rischio sia per eventi avversi cutanei overall, sia per lo sviluppo di lesioni psoriasiformi. Le infezioni sono invece risultate associate alla terapia combinata con immunomodulante, di cui un ruolo causale è suggerito anche per le complicanze neoplastiche.
BACKGROUND, SCOPO E METODI
I farmaci biologici anti-TNF-α hanno un ruolo cruciale nella terapia delle malattie infiammatorie croniche intestinali (IBD). Essi sono efficaci sia nell’induzione che nel mantenimento della remissione di malattia, e rappresentano la terapia biologica di prima linea nella maggior parte dei casi di rettocolite ulcerosa (RCU) e malattia di Crohn (MC) in forma severa o lieve-moderata dopo fallimento dei farmaci convenzionali. L’ampio e sempre maggiore impiego degli anti-TNF-α nella cura delle IBD si è inevitabilmente accompagnato a un aumento dell’incidenza di eventi avversi, tra cui quelli dermatologici sono i più comuni. I meccanismi patogenici alla base sono svariati e includono infezioni, reazioni immunomediate, neoplasie e reazioni infusionali di tipo allergico. Precedenti studi hanno riportato una frequenza di eventi avversi dermatologici relati alla terapia con anti-TNF-α nel 20-25%, che aumenta fino al 50% nelle casistiche di popolazioni pediatriche. Inoltre, queste complicanze portano alla sospensione della terapia in circa un terzo dei casi. Tuttavia, i dati riguardanti incidenza, caratteristiche clinico-demografiche, trattamento e outcome delle complicanze dermatologiche anti-TNF-α-relate sono tuttora scarsi; lo scopo dello studio è proprio quello di approfondire le caratteristiche degli eventi avversi dermatologici in una ampia popolazione di pazienti con IBD trattati con anti-TNF-α.
RISULTATI
Lo studio ha incluso 732 pazienti con diagnosi di IBD trattati con anti-TNF-α (52% F, 83% MC, 37 aa età media inizio anti-TNF-α, 53 aa mediana follow-up sotto anti-TNF-α).
Complicanze dermatologiche overall
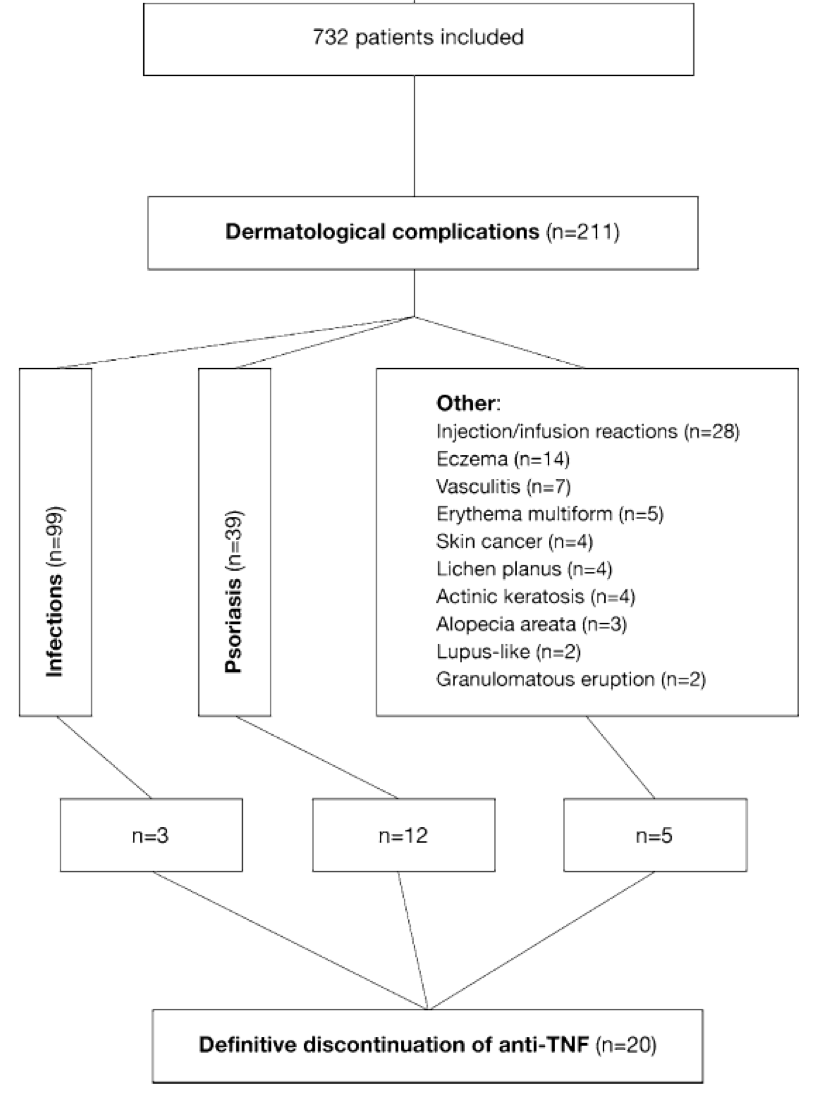
Complessivamente, 211 (28,8%) pazienti hanno manifestato almeno un evento avverso dermatologico (52% F, 85% CD, 42 aa età media), dopo una mediana di 19 mesi dall’inizio dell’anti-TNF-α. Il 64% era in terapia combinata con farmaco immunomodulante (principalmente azatioprina). Gli eventi avversi cutanei hanno portato a sospensione definitiva della terapia con anti-TNF-α nel 9% dei casi (Figura 1).
Figura 1
I tipi di eventi avversi sono stati i seguenti:
- 5% infezioni
- 3% lesioni di tipo psoriasiforme
- 8% reazioni infusionali
- 5% neoplasie
- 6% altre manifestazioni (eczema, vasculite, Lichen planus, cheratosi attinica, alopecia areata, lesioni Lupus-like, granulomi)
Il sesso femminile, il fumo di sigaretta e un elevato dosaggio di infliximab (10 mg/Kg) sono risultati fattori indipendenti associati a un aumentato rischio globale di eventi avversi dermatologici.
Infezioni
Come detto sopra, il 13,5% dei pazienti ha sviluppato un’infezione cutanea (46% F, 41 aa età media, 69% in terapia combinata). Questa era di origine batterica nel 45%, fungina nel 36%, parassitaria nel 16% e virale nel 0,02% dei casi. La terapia combinata con immunomodulante è risultata associata a un maggio rischio di infezione cutanea. Riguardo terapia e outcome, il 38% dei pazienti ha richiesto una terapia antimicrobica sistemica, contro il 62% trattato solo con terapia topica. Nel 21% dei casi si è osservata una recidiva dell’infezione dopo trattamento. Solo il 3% dei pazienti ha richiesto infine la sospensione definitiva della terapia con anti-TNF-α.
Lesioni psoriasiformi
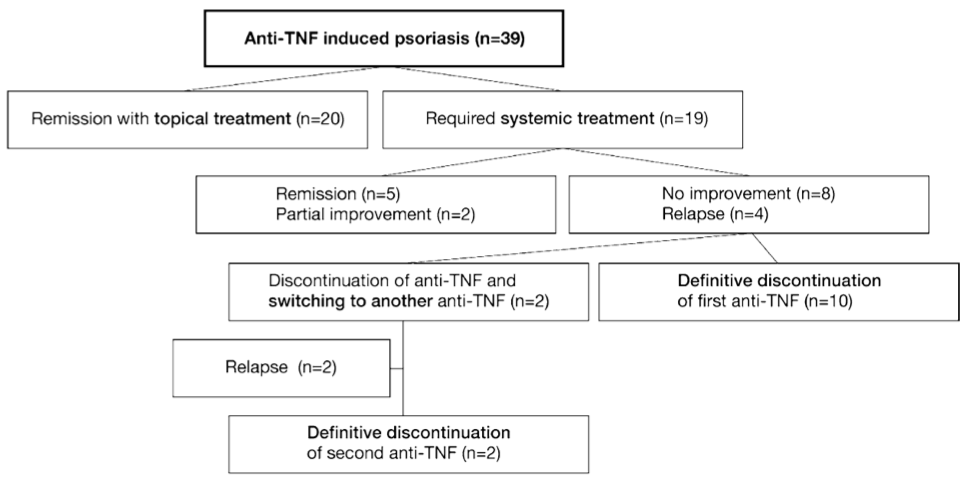
Queste si sono verificate come detto nel 5,3% dei casi (74% F, 38 aa età media, 64% in terapia combinata). I due tipi di lesioni più comuni erano la psoriasi a placche (51%) e la psoriasi inversa (28%), mentre le localizzazioni più frequenti erano la palmo-plantare (31%), il cuoio capelluto (28%) e il tronco (26%).
I fattori di rischio indipendenti associati allo sviluppo di psoriasi anti-TNF-α-indotta erano: il sesso femminile, il fumo di sigaretta e la terapia con adalimumab. Circa la metà dei pazienti sono stati trattati con sola terapia topica, mentre il 49% ha richiesto trattamento sistemico (es. metotrexato). Nel 31% dei pazienti la terapia con anti-TNF-α è stata definitivamente sospesa, con successivo miglioramento del quadro cutaneo nella maggioranza dei casi. Infine, in 2 pazienti è stato tentato uno switch a secondo anti-TNF-α, ma in entrambe i casi con recidiva severa delle lesioni che ha portato a sospensione definitiva della terapia (Figura 2).
Figura 2
Altri eventi avversi
Tutti i 4 (0,5%) pazienti che hanno sviluppato neoplasia cutanea (3 basaliomi, 1 tumore squamocellulare, nessun caso di melanoma) erano in terapia combinata con immunomodulante, e in tutti i casi entrambe i farmaci sono stati definitivamente sospesi.
In tutti i casi di reazioni infusionali/iniettive (3,8%), l’evento avverso è stato gestito con terapia topica e non ha richiesto sospensione del farmaco biologico.
Dei restanti eventi avversi, l’81% è stato trattato con sola terapia topica, e solo in un caso di alopecia totalis è stata necessaria la sospensione definitiva dell’anti-TNF-α.
IMPATTO NELLA PRATICA CLINICA
Circa il 30% dei pazienti con IBD trattati con anti-TNF-α sviluppa un evento avverso cutaneo; questo è in linea con i dati attualmente presenti in letteratura. La percentuale è alta, soprattutto se si pensa al numero sempre maggiore di pazienti trattati con questi farmaci.
Circa un paziente su dieci è costretto a sospendere definitivamente la terapia biologica: il dato può essere letto positivamente, dal momento che nella grande maggioranza dei casi l’evento avverso può essere gestito con terapia specifica topica o sistemica, senza necessità di interrompere una terapia molto efficace per l’IBD. Positivo è anche il dato relativo alle reazioni iniettive/infusionali, che non hanno portato a interrompere la terapia biologica in nessun caso. La sospensione terapeutica è però avvenuta nel 100% dei casi di sviluppo di neoplasie cutanee, riflettendo un atteggiamento di timore rispetto a un possibile ruolo causale dell’anti-TNF-α nella genesi della neoplasia.
La terapia con infliximab ad alte dosi è risultata correlata a un rischio aumentato di eventi avversi cutanei. Questo suggerisce un effetto in parte dose-dipendente dell’anti-TNF-α nell’eziopatogenesi degli eventi avversi.
Come tutti saprete, il fumo di sigaretta è il più consolidato fattore di rischio per decorso disabilitante di malattia nelle IBD, MC in particolare. Non meno importante, esso è uno dei pochi fattori di rischio eliminabili. Nello studio presentato, il tabagismo è risultato correlato allo sviluppo di eventi avversi cutanei sia overall, sia in particolare a quelli di tipo psoriasiforme. Questo dato supporta ulteriormente la priorità dell’obiettivo della sospensione del fumo di sigaretta nei pazienti con MC, obiettivo da perseguire nella pratica clinica in modo assiduo ed eventualmente con il supporto di centri dedicati.
Come attendibile, la terapia combinata con immunomodulante (azatioprina in particolare) si è associata a un rischio aumentato di complicanze infettive della cute. Riguardo le complicanze neoplastiche, fortunatamente poco frequenti, in tutti i casi i pazienti erano in terapia combinata con immunomodulante, a suggerire un ruolo preponderante, e verosimilmente sinergico con l’anti-TNF-α, nella genesi della neoplasia. Pertanto, a dispetto di un relativo beneficio della terapia di combinazione nelle forme di IBD severa, in pazienti giovani, o con fattori di rischio per decorso sfavorevole di malattia (es. malattia perianale/fistolizzante, fumo di sigaretta), le preoccupazioni relative alla safety di questo approccio terapeutico devono sempre essere prese in considerazione.
COMMENTO
Lo studio descrive e approfondisce uno scenario importante, quello degli eventi avversi cutanei anti-TNF-α-relati. Un problema clinico che il gastroenterologo impegnato nella cura delle IBD si troverà prima o poi a dover affrontare. Infatti, circa un terzo dei pazienti trattati con anti-TNF-α svilupperà queste complicanze, ma è rassicurante che la maggior parte di essi potrà essere trattata con successo senza esitare nella sospensione della terapia biologica. Altra nota positiva è la bassa incidenza di eventi avversi di tipo neoplastico.