I pazienti con patologia immuno-mediata presentano un rischio aumentato di sviluppare ulteriori malattie su base autoimmune. Questo studio retrospettivo analizza l’impatto delle malattie immuno-mediate (IMIDs) concomitanti sul decorso clinico dei pazienti con IBD. La prevalenza di IMIDs nella coorte di pazienti con IBD è risultata del 21%. Per quanto riguarda il fenotipo di malattia, la presenza di multiple IMIDs correla più frequentemente con una forma estesa di infiammazione colica (pancolite). Inoltre, in termini di outcome, i pazienti IBD affetti da multiple e concomitanti IMIDs presentano una maggiore necessità di ricorrere a terapia biologica (anti-TNF-α) e a intervento chirurgico. Infine, anche la qualità di vita, misurata attraverso specifici questionari, risulta peggiore in questo setting.
BACKGROUND
Le malattie immuno-mediate (IMIDs) hanno un’elevata prevalenza nella popolazione generale, e sono causa di disabilità e riduzione della qualità di vita nei pazienti che ne sono affetti. È ampiamente noto che avere una patologia autoimmune aumenti il rischio di sviluppare una seconda malattia immuno-mediata. Questo fenomeno è dovuto sia a predisposizioni genetiche e suscettibilità individuali, comuni a più malattie immuno-mediate, sia a fattori ambientali o legati ad abitudini di vita. Ne sono un esempio rispettivamente l’attivazione del pathway di IL-12/23 alla base di malattia di Crohn e psoriasi, e l’influenza negativa del fumo di sigaretta sul decorso clinico di malattia di Crohn, artrite reumatoide e psoriasi. Pochi sono, invece, gli studi che descrivono come le malattie autoimmuni coesistenti si influenzino vicendevolmente, sia nell’espressione fenotipica che nell’outcome clinico. Lo scopo dello studio è di descrivere la prevalenza di malattie immuno-mediate concomitanti in un’ampia coorte di pazienti con IBD, e di analizzarne l’effetto su fenotipo e decorso delle IBD.
RISULTATI
Prevalenza delle malattie immuno-mediate nei pazienti con IBD
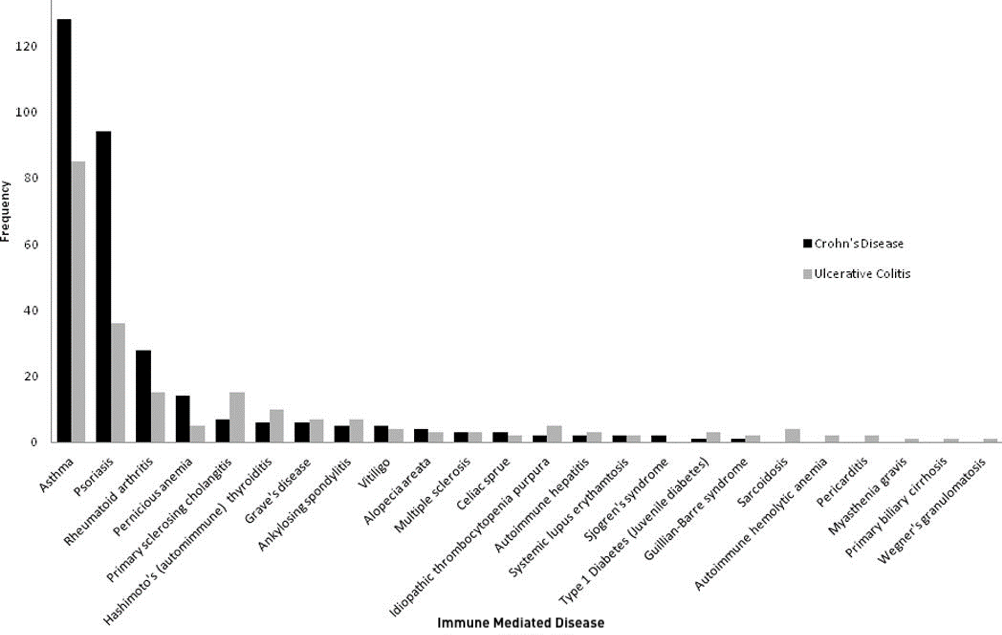
Sono stati analizzati i dati di 2.145 pazienti con IBD. Di questi, 458 (21,4%) avevano una o più IMIDs concomitanti. Le patologie riscontrate più frequentemente erano: asma allergico (9,9%), psoriasi (6,1%) e artrite reumatoide (2%). Nella figura sottostante sono rappresentate le prevalenze delle IMIDs in malattia di Crohn (MC) e rettocolite ulcerosa (RCU).
L’analisi differenziata fra MC e RCU ha rivelato una prevalenza significativamente maggiore di psoriasi nei pazienti con MC rispetto ai pazienti con RCU (8% vs 4%, p<0,0001); al contrario la prevalenza di colangite sclerosante primitiva (2% vs 0,5%, p=0.019) e sarcoidosi (0,4% vs 0%, p=0,036) era maggiore nei pazienti con RCU.
Non è emersa differenza nella prevalenza di IMIDs sulla base di età, sesso, età alla diagnosi di IBD e durata di malattia. Il solo dato significativo era una maggiore prevalenza di tiroidite di Hashimoto nei pazienti di sesso femminile (1,1% vs 0,3%, p=0,022).
Il fenotipo di malattia di Crohn è risultato simile fra pazienti con o senza IMIDs, con particolare riferimento al confronto fra coinvolgimento ileale e malattia colica isolata. Nei pazienti con RCU e IMIDs associate, invece, è stata riscontrata una maggiore frequenza di pancolite (62% vs 52%, p=0,02). Per entrambe le IBD, l’anamnesi positiva per fumo di sigaretta era più frequente nei soggetti con IMIDs (37% vs 31%, p=0,02).
Decorso clinico delle IBD con malattie immuno-mediate associate
I pazienti IBD con almeno una IMID associata mostravano un rischio significativamente maggiore di andare incontro a chirurgia rispetto ai pazienti IBD senza IMIDs (37% vs 30%, p=0,04). Differenziando fra MC e RCU, tale significatività era conservata per i pazienti con RCU. Analizzando singolarmente le diverse IMIDs, è stato osservato un rischio maggiore di chirurgia nei pazienti con IBD e patologia cutanea concomitante (es. psoriasi, vitiligine).
Riguardo il trattamento medico, la terapia biologica con anti-TNF-α era utilizzata più frequentemente nei pazienti con IBD con IMIDs, rispetto ai pazienti con sola IBD (53% vs 45%, p=0,005); questo dato era confermato anche considerando MC e RCU separatamente. L’associazione più forte con l’uso di anti-TNF-α era osservata nei pazienti IBD con concomitanti patologie muscoloscheletriche (artrite reumatoide, spondilite anchilosante) e patologie cutanee (psoriasi, vitiligine, alopecia areata).
Qualità di vita nei pazienti con IBD e malattie immuno-mediate associate
La qualità di vita è stata valutata mediante due questionari specificamente dedicati ai pazienti con IBD: lo short-form 12 Health Survey (SF-12) e lo Short Inflammatory Bowel Disease Questionnaire (SIBDQ).
I pazienti con IBD e concomitanti IMIDs presentavano livelli significativamente più bassi di entrambi i questionari (p<0,05), e pertanto una peggiore qualità di vita, rispetto ai pazienti con sola IBD.
IMPATTO NELLA PRATICA CLINICA
Circa un paziente IBD su cinque presenza una o più patologie immuno-mediate associate. In aggiunta, lo studio dimostra come questo influenzi negativamente il fenotipo e il decorso clinico della malattia intestinale di base, e la qualità di vita dei pazienti affetti. Il dato è molto rilevante per la pratica clinica del gastroenterologo impegnato nella gestione delle IBD. Innanzitutto, l’attenzione verso sintomi riferibili a possibili patologie concomitanti deve sempre essere elevata. Ciò è fondamentale per inviare il paziente a una valutazione specifica (es. dermatologica, reumatologica) e formulare una diagnosi precoce. Una volta raggiunta la diagnosi, è fondamentale che il paziente venga avviato a una gestione integrata, eventualmente anche mediante ambulatorio multidisciplinare dedicato. Per ogni patologia deve essere infatti garantito lo standard di cura migliore e, ove possibile, elaborata una strategia terapeutica comune che possa coprire più patologie contemporaneamente. Questo approccio ha l’obiettivo di influenzare il più positivamente possibile il decorso clinico delle singole patologie immuno-mediate e, in definitiva, di assicurare al paziente la migliore qualità di vita possibile.
COMMENTO
Lo studio sottolinea la complessità dei pazienti che presentano più patologie immuno-mediate concomitanti. Essi tendono infatti a presentare patologie più aggressive, con fabbisogno di cure mediche di livello maggiore e frequente necessità di ricorrere a trattamenti invasivi. La gestione di questi pazienti deve rispettare gli standard di cura migliori per ciascuna delle patologie co-esistenti, e non può prescindere da un approccio multidisciplinare.